広告
服薬指導にて・・・

Aさん、コレステロールのお薬が新しく始まりましたね。お薬の量も増えてきて飲むのも大変ですよね。

もう9つ目ね。この歳になって、いまさらコレステロールなんかいいと思うんだけど…。先生も迷ってらっしゃったけど、始めることにしたみたい。
・・・服薬指導を終えて、お昼休憩中。

先ほどの方、新規でスタチン開始でした。年齢が80歳代なのですが、必要あるのでしょうか。

コレステロールが高かったのなら開始して良いのではないでしょうか?心不全予防にはなるし、横紋筋融解症とかには注意が必要でしょうけど。

うーん。それが75歳以上の高齢者となるとエビデンスの観点からは何とも悩ましくて…。
さて、今回は新規に開始されたスタチンに対して2人が話し合っています。乙さんが新規のスタチン開始に受容的な態度を示しているのに対し、甲さんは患者さんの年齢が気になっているようです。今回のテーマは『75歳以上の高齢者にスタチンは積極的投与となるか』です。
それではまず、スタチン開始に悩んでいる甲さんの主張からです。
広告
目次
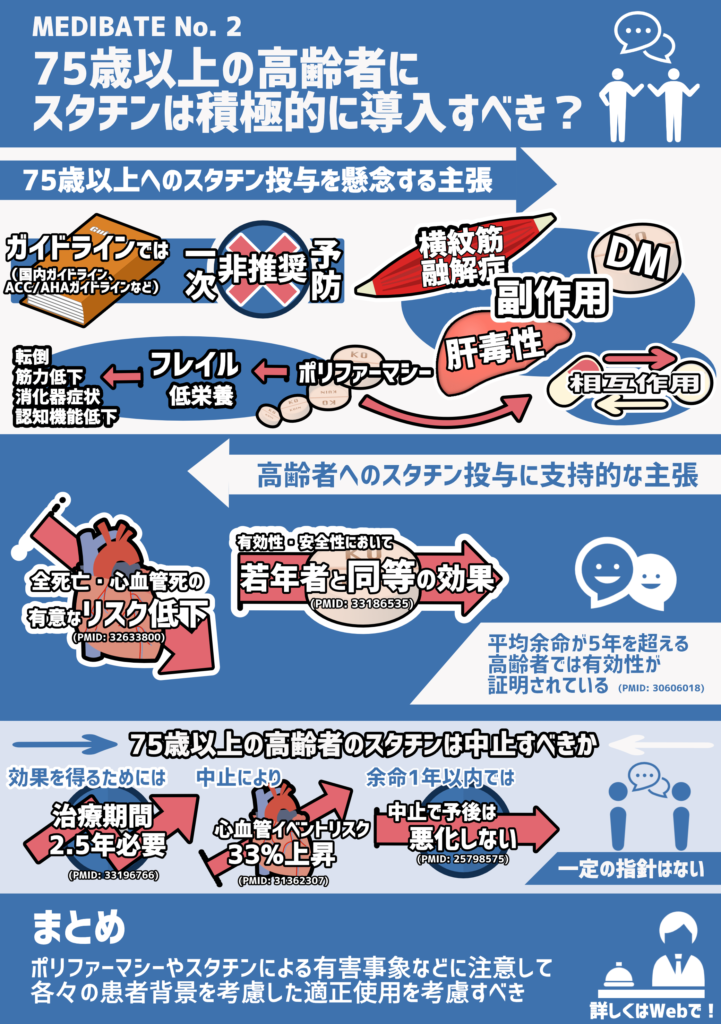
75歳以上の高齢者へのスタチン投与を懸念する主張
CQ:スタチンは高齢者における心血管イベント発症リスクを低下させるか? スタチンは前期(65~74歳)・後期(75歳~)高齢者における二次予防、前期高齢者における一次予防、において心血管イベント発症リスクを低下させる。(エビデンスの質:高、推奨度:強) 高齢者の安全な薬物療法ガイドライン2015
CTTC(Cholesterol Treatment Trialists’ Collaboration)において、スタチンによりLDL-Cholを1 mmol/L(38.7 mg/dL)下げることで主要な⾎管イベントの発⽣を21%減らすことができたが、⾼齢者においてその効果は減弱する可能性が⽰唆された。 2018 ACC/AHA cholesterol guidelines
75歳以上の患者における一次予防に関する質の高いエビデンスが限られていることを考えると、ACC-AHAおよびUSPSTFコレステロールガイドラインは、この集団における一次予防にスタチン療法を推奨していない。
Curr Atheroscler Rep. 2017 Oct 11;19(11):47.
70歳から82歳の高齢者を対象としたPROSPER試験において、スタチンの二次予防効果は認められたものの、一次予防に対する効果は有意ではなかった。したがって、75歳以上の高齢者に対するスタチンの新規投与は、二次予防に限定すべき。
Lancet. 2002; 360: 1623-30、高齢者の安全な薬物療法ガイドライン2015

国内外のガイドラインで75歳以上の高齢者へのスタチン投与はそのエビデンスははっきりしていません。
特に一次予防では推奨されていない状況です。

そうだったんですね。横紋筋融解症はともかく、スタチン製剤のデメリットにはどのようなものがあるのでしょう。
国内ガイドライン、 米国心臓病学会(ACC)/米国心臓協会(AHA)ガイドラインでは、そのエビデンスの不十分さから75歳以上の高齢者へのスタチン開始に対して慎重な態度を示しています。
それでは高齢者への投与による副作用の影響を考えてみましょう。
高齢者へのスタチン投与による副作用の影響

高齢者へのスタチン投与によるデメリットを調べてみました。
スタチンは安全性や忍容性が異なるため、他の心血管系薬剤とのDDI(薬物相互作用)の可能性に影響を与え、スタチン関連ミオパシーや肝毒性のリスクを高める可能性がある。
Expert Opin Drug Saf. 2018 Jan;17(1):25-37.
スタチン単剤療法は一般的に忍容性が高いが、多剤併用療法を受けている高齢者では、スタチンの非服薬または中止につながる可能性のある併用薬によるスタチンへの曝露の増加によるスタチン関連筋症状などの有害事象が発生する可能性がある。
First. Cham, Switzerland: Human Press; 2020. p. 51–61
Pharmacol Ther. 2017;175:1–16.
CQ:スタチンは高齢者において新規糖尿病発症リスクを増やすか? スタチンは高齢者において糖尿病の新規発症を有意に増やすため、糖尿病の発症に注意しながら使用する。(エビデンスの質:高、推奨度:強) 高齢者の安全な薬物療法ガイドライン2015

相互作用やミオパシーだけではなく、糖尿病の発症リスクも高めるようですね。
スタチン製剤による副作用は横紋筋融解症として筋痛やCK上昇への注意が必要なのみならず、糖尿病の発症リスクを上げると言われています。
また、薬物相互作用の観点ではCYPによる代謝だけではなく、P糖蛋白質や乳癌耐性蛋白(BRCP)、有機アニオントランスポーター(OAT)といった様々な薬物トランスポーターの基質となることが知られています。
やはり、高齢者へのスタチン製剤投与は可能な限り避けるべきでしょうか?
高齢者へのスタチン投与の支持的なエビデンス

でも、Aさんのように高齢者にスタチン製剤を新規に開始する処方もみかけますよね。もう少し調べてみました。
75歳以上で新規にスタチンを開始した高齢者は非使用者と比べて全死亡や心血管死の有意なリスク低下があった。
JAMA. 2020 Jul 7;324(1):68-78.
高齢者のLDLコレステロール降下療法は安全性と有効性において若年者と同様の結果を得られた。
Lancet. 2020 Nov 21;396(10263):1637-1643.
平均余命が5年を超える高齢者では,スタチンの有効性が明確に証明されており,優先的に投与すべき薬剤であると考えられる。
Vnitr Lek. Winter 2018;64(11):1021-1027.

高齢者へのスタチン導入に対してポジティブなエビデンスもあるようですね。
1つ目の論文では75歳以上の米退役軍人を対象として、動脈硬化性心疾患の既往の無い方へスタチンを新規に開始した場合の全死亡や心血管血管氏のリスク低下との有意な関連を示しています。ただしデータベースを用いた後ろ向きの研究となっています。
2つ目のLancetの論文は6つの論文のシステマティックレビューです。75歳以上21,492人が含まれ、高齢者のLDLコレステロール降下療法の有用性が示されています。スタチンは11,750人(54.7%)に使用されていました。ただし、研究毎にアウトカムの定義に微妙な違いあるなど、システマティックレビューならではの注意点があります。
以上のように、高齢者に対するスタチン投与にポジティブなエビデンスはまだまだあり、決して投与非推奨で一致しているわけではありません。

国内外のガイドラインで、二次予防には推奨されている点は忘れずに。
75歳以上の高齢者へのスタチン投与を懸念する主張②

少し違う視点になりますが、高齢者ではフレイルによって身体の予備能力が低下することも懸念されます。ポリファーマシーは副作用や相互作用以外にも医原性のフレイルに繋がる可能性があります。

なるほど、ポリファーマシーが間接的に患者さんへの健康被害を及ぼす可能性があるという点で、エビデンスが不十分なスタチン製剤の投与には慎重になる必要がありそうですね。
フレイルはふらつき、筋力低下、転倒、認知機能低下、消化器症状などと密接に関係します。糖尿病や脂質管理のための栄養制限が過度な体重減少につながらないよう注意が必要です。
ポリファーマシーの観点からも、効果の無いまたは薄い薬剤の使用は可能な限り避けたいところです。
75歳以上の高齢者のスタチンは中止すべきか

少し気になったのですが、この間指導した別の患者さんも75歳以上で一次予防目的でスタチン製剤を定期内服していました。いつから始めていたのかまで分からないのですが、これは積極的な中止が推奨されるのでしょうか?

それについては以下のような報告が参考になるかもしれません。
50~75歳でスタチンの効果(=初発の主要心血管イベントの一次効果)を得るためには2.5年の治療期間が必要。
JAMA Intern Med. 2021 Feb 1;181(2):179-185.
75歳で既に2年間スタチンを使用していた高齢者が使用中断(3ヶ月以上の中止)した群では継続していた群に比べて心血管イベントのリスクが33%上昇していた。
Eur Heart J. 2019 Nov 14;40(43):3516-3525.
少なくとも余命1年以内と想定される患者ではスタチン中止で予後が悪化しない。
JAMA Intern Med. 2015 May;175(5):691-700.

うーん、中止がかえって悪影響を及ぼす可能性もありそうですね。
既に内服しているスタチンの中止についても一定の指針があるわけではありません。患者の状態を十分評価の上、検討する必要があるでしょう。
まとめ
・75歳以上の高齢者に対する、スタチン製剤の一次予防の効果についてのエビデンスは不十分であり、ガイドライン上推奨されていない。
・副作用として肝障害や横紋筋融解症の他、糖尿病発症リスクを高めることも知られている。
・相互作用としてCYPだけではなく、種々の薬物トランスポーターとの相互作用が知られている。
・特に高齢者ではポリファーマシーとなりがちであり、医原性のフレイルや上記の相互作用による有害事象に注意が必要となる。
・75歳以上の高齢者に対するスタチン製剤の一次予防効果を支持するエビデンスもある。
・報告が新しく、規模の大きいシステマティックレビューもある。
・また、既に使用しているスタチン製剤の中止については一律に勧められるものではなく、患者の状態から慎重な判断がされるべきである。
結論

やはり高齢者の一次予防目的のスタチン開始の処方は適切なのか悩んでしまいます。特にAさんのように内服数の多い方は…。

単純にコレステロールが高いから開始すればよいというわけでは無いんですね。

現状未解決の問題として様々な意見があるところだと思います。薬剤師としては、ポリファーマシーやスタチン製剤による有害事象などに注意して各々の患者さんの背景を考慮した適正使用を第一に考えたいですね。
以上、今回は『75歳以上の高齢者にスタチンは積極的投与となるか』についてでした。まだまだエビデンスが不十分な話題ですので、単純に結論付けることではできませんが、下記に記載するリスクなどを考慮して慎重に判断すされるべき薬剤といえそうです。
スタチン製剤はほとんどの患者にとって、ASCVDのリスクを低減させる可能性は副作用の可能性を上回るものであるが、高齢者においては、薬物治療が認知、筋骨格系能力、自立性に及ぼす影響を十分に考慮しなければならない。
Curr Atheroscler Rep. 2017 Oct 11;19(11):47.
開始した脂質異常症治療薬または服用中の薬剤をいつまで継続すべきかについてはコンセンサスがないが、余命や生活機能、QOLなどを総合的に判断して、中止すべきかどうかを考えるべきである。
高齢者の安全な薬物療法ガイドライン2015
スタチン開始判断に迷った際のリスク増強因子
・早発性動脈硬化性心疾患(ASCVD)の家族歴(男性<55歳、女性<65歳)
・原発性高コレステロール血症(LDL-C:160~189 mg/dL)
・メタボリックシンドローム
・慢性腎臓病(CKD)
・慢性炎症(乾癬、間接リウマチ)
・早発閉経、子癇前症など後年のASCVDリスクを増大させる妊娠関連状態
・高リスク民族(南アジア系など)
・脂質/バイオマーカー
- TG 175mg/dL以上の持続、hsCRP 2.0mg/L以上、
リポ蛋白(a) 50mg/dL以上、Apo B 130mg/dL以上
2018 ACC/AHA cholesterol guidelines
- Caroline G P Roberts , Eliseo Guallar, Annabelle Rodriguez: Efficacy and safety of statin monotherapy in older adults: a meta-analysis, J Gerontol A Biol Sci Med Sci. 2007 Aug;62(8):879-87.
- M Ruscica, Appropriateness of statin prescription in the elderly ,Eur J Intern Med. 2018 Apr;50:33-40
- Jan Piťha et al, Statin therapy in elderly patients, Vnitr Lek. Winter 2018;64(11):1021-1027.
- Timo E Strandberg, Role of Statin Therapy in Primary Prevention of Cardiovascular Disease in Elderly Patients, Curr Atheroscler Rep. 2019 May 20;21(8):28.
- Stefano Bellosta, Alberto Corsini, Statin drug interactions and related adverse reactions: an update, Expert Opin Drug Saf. 2018 Jan;17(1):25-37.
- ArmitageJ, BaigentC, BarnesE, et al. Efficacy and safety of statin therapy in older people: a meta-analysis of individual participant data from 28 randomised controlled trials. Lancet. 2019;393(10170):407–415. .
- MachF, BaigentC, CatapanoAL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111–188. .
- BellostaS, CorsiniA, FerriN . Risk factors for SAMS. In: TaylorB, ThompsonP , editors. Statin-Associated Muscle Symptoms. First. Cham, Switzerland: Human Press; 2020. p. 51–61.
- Du SouichP, RoedererG, DufourR . Myotoxicity of statins: mechanism of action. Pharmacol Ther. 2017;175:1–16.
- 高齢者の安全な薬物療法ガイドライン2015-日本老年医学会
- 2018 ACC/AHA cholesterol guidelines
- M Leya, N J Stone. Statin Prescribing in the Elderly: Special Considerations. Curr Atheroscler Rep. 2017 Oct 11;19(11):47.
- Shepherd J et al on behalf of the PROSPER study group: Pravastatin in elderly individuals at risk of vascular disease (PROSPER); a randomised controlled trial. Lancet. 2002; 360: 1623-30.