広告

ICUからチラーヂンS注射液200μgの処方が来ました!
初めて見ますが…。

電子カルテから今回は粘液水腫性昏睡のようですね。

甲状腺の疾患って苦手なんですよね。
全く分かりません。でも急がなきゃ!

では要点だけ整理してパパっと粘液水腫性昏睡の薬学的管理をまとめましょう!
というわけで今回は粘液水腫性昏睡についてできるだけすっきりと、早期対応とその後の管理をまとめてみます。
広告
目次
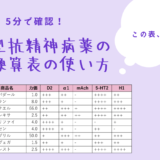
粘液水腫性昏睡の治療指針
1.全身管理 ・呼吸状態の管理 ・循環動態の管理 ⇒ 中心静脈圧に応じて輸液量を調整 ⇒ 血圧低下への対応 ・電解質異常の補正 ⇒ 低ナトリウム血症が起こりやすい ・低体温に対する処置
2.副腎皮質ステロイドの投与 ・副腎不全の可能性に対して甲状腺ホルモン製剤より先に 副腎皮質ステロイドの投与 ⇒ ヒドロコルチゾン100mg~300mg静注。8時間ごとに100mg追加投与 ⇒ 副腎不全が否定されるまで継続or漸減投与
3.甲状腺ホルモン製剤の投与 ・レボチロキシン静注製剤(チラーヂンS静注液200μg)投与 ⇒ 生食で希釈して1日目50~400μg、2日目以降50~100μgを緩徐に静脈内投与。適宜増減。
4.誘因の除去
・抗菌薬の投与
⇒ 感染症がある場合は適切な抗菌薬選択。感染症の否定ができない場合は広域抗菌薬の投与推奨。
・誘因となりうる薬剤の中止。
甲状腺ホルモンの投与量は…?

なるほど。あれ?昔はチラーヂンの坐剤を作っていたような…。

チラーヂンS静注液が発売されたのは2020年6月です。それまでは胃管から簡易懸濁法で投与したり、坐剤を院内製剤として調製していました。

こんな大事なお薬が無かったんですね。
投与量にもずいぶんと幅があるように感じます…。

では投与量の話を・・・。
以下のいずれか
①T4:静注か経口で初回500μg、翌日以降50~100μg/日。
②T3:静注か経口で10~25μgを8~12時間毎。
③T4:静注か経口で200μg かつT3:25μg
⇒翌日からT4:50~100μg/日 かつT3:10μg 8時間毎
ハリソン内科学17版
T4:静注で200~400μgかつT3:5~20μg初回投与
⇒以降、T4 :50~100μg/日かつT3:2.5~10μgを8時間毎
Up to date Version 11.0
T4:経口か注腸で50~200μg/日初回投与。意識改善まで継続または翌日から50~100μg/日に減量。
T3:~50μg/日の併用も考慮。
日本甲状腺学会 治療指針(案)

……ええっと…。結局どうすれば?

確立されてないので、医師の好みです

医師の好みっ!
薬剤師の確認事項

治療が適切な場合、意識、呼吸/循環の改善、甲状腺ホルモン等は概ね1週間程度で改善することが多い印象です。以下の点は薬剤師としても確認したいですね。
・輸液量
・血圧(特に<80mmHgの低血圧対応)
・低Na血症への注意(<120mEq/Lでは補正)
・FT3、FT4の値を確認(1~2日毎)
・頻脈、不整脈(チラーヂン投与開始or増量時)
・副腎皮質ステロイドが開始されているか
・抗菌薬が開始されているか
結論
今回はできるだけ簡潔に『粘液水腫性昏睡』に対する薬剤師の視点からの管理事項をまとめました。筆者もよく忘れてしまう部分であくまで最低限の内容で。5分程度の内容でも少しずつ知識の積み重ねができるといいと思っています。
- 日本甲状腺学会雑誌, 4:47-52 2013
- ハリソン内科学第5版
- 粘液水腫性昏睡の診断と治療.日本臨床;70(11),2012.
- Up To Date